一、病例介绍
患者,女,47 岁,因「HBsAg 阳性 20 余年,肾移植术后 2 年、眼黄、肤黄 5 天」于 2019 年 6 月 4 日我院就诊。
患者 20 余年前体检发现 HBsAg 阳性,未规律诊治及随访,2011 年因头晕、恶心、呕吐于当地医院查血肌酐升高约 200 umol/L,给予口服保肾、降压药物等治疗,后定期复查肌酐逐渐升高,2015 年 9 月其规律进行腹膜透析治疗(4 次/日),效果不佳,2016 年起规律性血液透析治疗(3 次/周),2017 年在某医院行「肾移植术」,同时予以替比夫定抗病毒治疗;他克莫司、强的松、麦考酚钠肠溶片等抗排异治疗,术后恢复可,定期复查肌酐恢复正常,HBV-DNA 持续阴性(初始抗病毒治疗时 HBV-DNA 水平不详),但 2018 年 6 月患者肾功能再次进行性恶化,逐渐出现少尿、无尿,再次予规律透析治疗(约 3 次/周),在次过程中患者因药物调整转诊多家医院等原因不知何时未再服用替比夫定抗病毒治疗,2019 年 5 月 30 日患者定期透析治疗时医生查体发现其巩膜、皮肤黄染明显,查肝功示 TB 约 300 umol/L、HBV 复制活跃(具体不详),建议其到我院就诊。
二、诊治过程
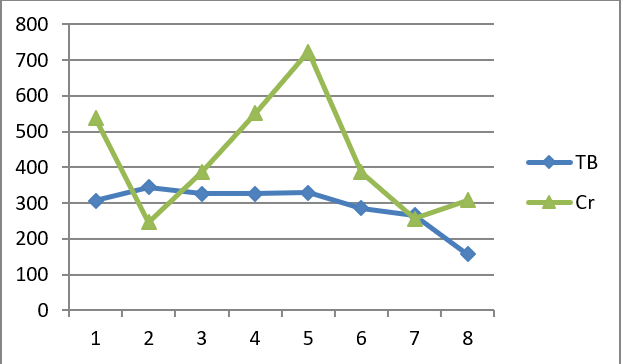
患者入院后查体:神志尚清楚,计算力、定向力正常,慢性肝病面容,心肺检查无明显阳性体征,腹部平软,腹部轻压痛,无明显反跳痛,移动性浊音阴性,肠鸣音正常,双下肢无明显水肿。扑翼样震颤、踝阵栾阴性。乙肝两对半:HBsAg 2105.00COI、HbeAb 0.002COI、HbcAb 0.007COI;HBV-DNA1.920E+4IU/ml;肝功:ALT 607.7U/L、AST 608.6U/L、GGT 277.8U/L、ALP 140.9U/L、TP63.3 g/L、Alb26.1 g/L、Glo 37.2 g/L、A/G0.7、TB327.56umol/L、DB237.38umol/L、IB14.03umol/L、TBA 378.15umol/L;PT34.3 秒、PTA 17.2%;肾功:BUN 389.40 umol/L、Cr845.32umol/L、eGFR4.67 ml/min*1.73m2;血常规:WBC9.36×109/L、RBC3.26×1012/L、HGB106 g/L、NEU%87.7%、PLT194×109/L ;PCT9.76ng/ml。腹部 CT:双肾萎缩,移植肾改变,周围炎症,盆腹腔少许积液。胸部 CT:双肺下叶少许炎症,双侧胸腔少量积液。入院诊断:1、病毒性肝炎 乙型 慢加急性肝衰竭;2、慢性肾功能衰竭 尿毒症期;3、肾移植术后;4、肺部感染;5、腹膜炎?予以 TAF(替诺福韦艾拉酚胺)抗病毒治疗,哌拉西林舒巴坦抗感染治疗后感染控制,予以保肝、血液透析、CRRT 等治疗后患者病情平稳,6 月 11 日复查 HBV-DNA 低于检测下限值,肝肾功能较前好转,PT 较前缩短(13.8 秒),胆红素较前下降,肌酐较前下降具体如下图:
 s
s
三、讨论
1、 患者发生肝衰竭的原因:在乙肝抗病毒治疗的过程中,即便达到了「治疗终点」,仍存在停药后复发的问题,对于 E 抗原阳性的患者规范停药后的复发比例 LAM 为 20%-50%、ETV 为 31%、ADV 为 10%、Ldt 为 20%,E 抗原阴性患者停药后复发的比例更高,该患者具体停药时间不详,但停药后复发是其本次发病的原因之一;另外,HBV 感染的自然病程由病毒复制与宿主免疫应答之间的相互作用决定,HBV 持续存在于所有感染患者体内,即使是有血清学恢复证据者也不例外,接受免疫抑制治疗的 HBV 感染者存在 HBV 再激活和 HBV 疾病发作的风险,美国胃肠病研究协会和美国肝病研究协会以尝试对接受某些免疫抑制剂的患者进行 HBV 在激活风险水平的分类,如下表
极高风险 | HBsAg 阳性,接受抗-CD20 治疗或接受造血干细胞移植(再激活风险 20%)。 |
高风险 | HBsAg 阳性,接受大剂量糖皮质激素(如 ≥ 20 mg/d、持续至少 4 周)或抗 CD52 制剂(再激活风险 11%-20%)。 |
中等风险 | HBsAg 阳性,接受无糖皮质激素的细胞毒化疗、抗 TNF 治疗、或针对实体器官移植的抗排斥反应治疗(再激活风险 1%-10%)。 |
低风险 | HBsAg 阳性,接受甲氨蝶呤或硫唑嘌呤治疗;HbsAg 阴性且抗 HbcAb 阳性的患者接受大剂量糖皮质激素治疗(≥ 20 mg/d)或抗 CD25 制剂 |
极低风险 | HbsAg 阴性且 HbcAb 阳性,无糖皮质激素的细胞毒化疗;抗 TNF 治疗;实体器官移植的抗排斥反应;甲氨蝶呤;硫唑嘌呤。 |
因此,该患者本次发病是停药复发及接受免疫抑制剂 HBV 再激活的双重作用结果。
2、 抗病毒治疗的选择:如上,我们考虑患者本次发病是停药复发及接受免疫抑制剂 HBV 再激活的双重作用结果,因此,需要选用强效、安全、快速抑制 HBV 复制的抗病毒药物,基于以下三点考虑,我们选择了 TAF(替诺福韦艾拉酚胺)抗病毒治疗,在 5 天后复查患者 HBVDNA 低于检测下限,且肝肾功能好转,证明了我们选择的合理有效性。
首先,TAF 为强效抗病毒药,其抗病毒疗效与 TDF 相当,且抗病毒 3 年 144 周期间其相关的耐药发生率为 0%,更因其强效的抗病毒作用及升高抗肿瘤活性的干扰素λ3 水平而降低 HCC 的风险。
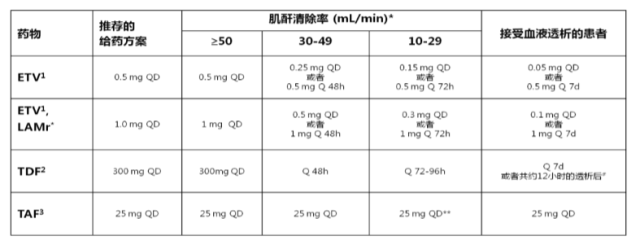
其次,TAF 具有靶向肝脏作用,尤为重要的是,在母亲的抗病毒药物中,只有 TAF 对于 eGFR>15 ml/min*1.73m2 或规律肾透的患者,无需调整剂量,如下表;在实际临床工作中,患者 eGFR 可随治疗情况及患者本身情况发生波动(本例患者 eGFR 在监测过程中),因此 TAF 在充分保障安全的条件下保障了足够的血药浓度,使得用药更加安全有效,甚至小样本病例研究表明 ETV 转换至 TAF 组治疗 24 周时,TP/Cr 明显下降,与继续 ETV 组比较,差异具有统计学意义(如下图)。
1. 恩替卡韦片说明书.
2. 富马酸替诺福韦二吡呋酯片说明书.
3. 富马酸丙酚替诺福韦片说明书
*拉米夫定治疗失败患者;#一般每周一次(假定每周 3 次血液透析,每次大约持续 4 小时)。富马酸替诺福韦二吡呋酯应当在完成透析后给药。
**不推荐富马酸丙酚替诺福韦片用于肌酐清除率 < 15 mL/min 且未接受血液透析的患者
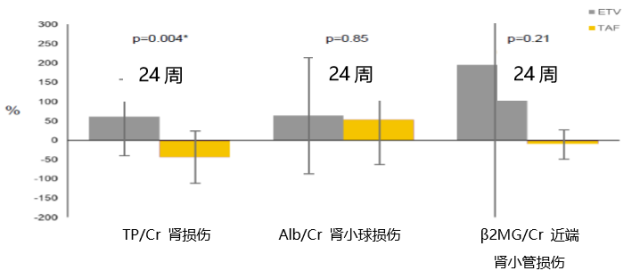
TAF:富马酸丙酚替诺福韦;ETV:恩替卡韦;CHB:慢性乙型肝炎; TP/Cr:总蛋白肌酐比;蛋白肌酐比;β2 MG/Cr:β2 微球蛋白肌酐比 Reported by Hagiwara S. The 104th General Meeting of the Japanese Society of Gastroenterology.
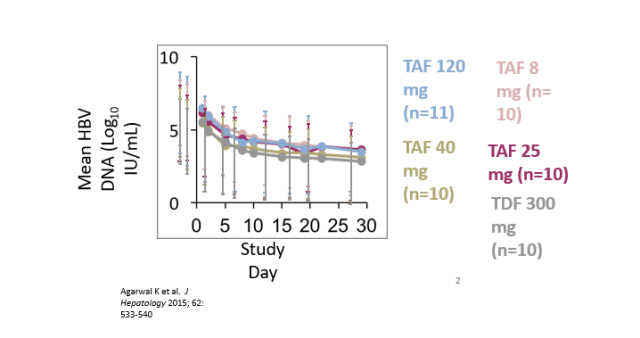
最后,TAF 抗病毒病毒动力学研究表明,TAF 抗病毒速度快(如下图),本病例也充分证明了这一点,在使用 TAF 抗病毒治疗第 5 天复查 HBVDNA 从 4 个 log 下降到低于检测下限值。
综上所述,结合患者在肾移植术后发生肝肾衰竭,存在停药复发及使用免疫抑制剂使 HBV 再激活的综合因素,考虑到 TAF 的强效、安全、快速抗病毒作用,我们选择 TAF 作为抗病毒治疗方案,而事实也表明患者的 HBV 复制在短时间(仅 5 天内)得到了抑制,且在综合治疗下,肝肾功能均有所改善。
3、 患者教育:
另外值得一提的是,该患者在接受肾移植后使用 Ldt 抗病毒治疗,但并不了解 Ldt 为抗病毒药物,更不了解抢先抗病毒治疗对于患者预防 HBV 激活及肝炎活动的关键作用,在肾移植术后 1 年发生排异反应后不知何时停用该药,而 HBV-DNA P 区测序未发现相关耐药位点。这样的事实让我们不得不感慨,如果患者不停药就有可能不会导致本次肝衰竭的发生,但如果就是如果,在感慨之余,也提醒我们医务工作者对于患者的教育及随访管理的重要性,或许多唠叨几句、多细心一点就有可能避免这样的事情发生。

