引言
超广谱β-内酰胺酶(ESBLs)可以水解青霉素类、头孢菌素及肟类头孢菌素、单环内酰胺抗生素 [1],并由此产生细菌耐药。ESBLs 主要由大肠埃希菌及肺炎克雷伯菌等产生。而产 ESBLs 的革兰氏阴性细菌已成为全球公共卫生关注的问题,据美国疾控中心 2011 年统计数据显示,产 ESBLs 细菌每年至少造成 26000 例感染和 1700 例死亡 [2]。
众说纷纭 产 ESBLs 细菌的治疗方法孰优孰劣
目前碳青霉烯类被认为是 ESBLs 菌引起的严重感染的治疗首选,但这也增加了选择性耐碳青霉烯类的革兰阴性菌出现的可能,这是当前抗生素耐药的最大威胁。因此使用替代药物治疗产 ESBLs 细菌成为可选的解决策略之一。酶抑制剂复合制剂常被用于治疗产 ESBLs 细菌感染,但根据既往大量关于碳青霉烯 vs 酶抑制剂复合制剂治疗产 ESBLs 细菌感染的观察/回顾性研究看,均未获得统一结论。
其中有支持以酶抑制剂复合制剂应对 ESBLs:2017 年一项 meta 分析研究纳入 PubMed 和 Scopus 数据库的 14 项临床研究进行分析,比较碳青霉烯类与β-内酰胺/β-内酰胺酶复合制剂治疗产超广谱β-内酰胺酶 (ESBL) 阳性肠杆菌的菌血症患者对死亡率的影响。
研究结果显示,对其中 13 项研究数据做汇总分析,碳青霉烯经验性治疗产 ESBL 肠杆菌血流感染死亡率为 22.1%(121/547),采用β-内酰胺/β-内酰胺酶复合制剂治疗死亡率为 20.5%(109/531),两者相当(RR = 1.05;95%CI:0.83-1.37; P = 0.241)[3]。但不同的结果也同时存在,2017 年 Tamma 等人文章中认为碳青霉烯类仍是优选 [4]。
JAMA 发表首个 RCT 研究
在双方各执一词、争议不断的情况下,2018 年,一项更严谨的非劣效性、平行、随机对照研究--美丽诺研究 (MERINO) 在 JAMA 杂志发表。该研究旨在探讨哌拉西林/他唑巴坦在治疗对头孢曲松不敏感的大肠杆菌或肺炎链球菌引起的血流感染方面,与碳青霉烯类抗生素-美罗培南相比是否具有非劣效性。

研究自 2014 年 2 月起至 2017 年 7 月结束,在 9 个国家的 26 家医院从 1,646 名患者筛选出 391 例患者,并根据纳入标准选出 379 例患者进行随机分组。完成试验者 378 例(1 名接受哌拉西林-他唑巴坦治疗的患者未遵从医学建议自行出院,未能完成随访)。
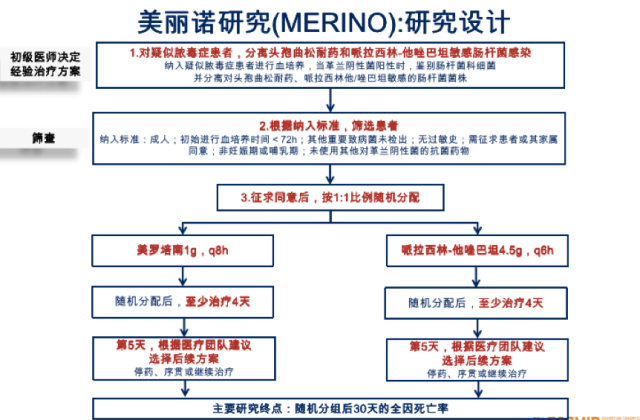
图 美丽诺研究设计
MERINO 研究设计如上图。
第一步先对疑似脓毒症患者,分离头孢曲松耐药和哌拉西林/他唑巴坦敏感肠杆菌感染,并由初级医师决定经验治疗方案
纳入疑似脓毒症患者进行血培养,当革兰阴性菌阳性时,鉴别肠杆菌科细菌;并分离对头孢曲松耐药、哌拉西林他/唑巴坦敏感的肠杆菌菌株。
第二步,根据纳入标准,筛选患者。
纳入标准如下:
(1)成人;
(2)初始进行血培养时间<72 h;
(3)其他重要致病菌未检出;
(4)无过敏史;
(5)非妊娠期或哺乳期;
(6)未使用其他对革兰阴性菌的抗菌药物;
(7)需征求患者或其家属同意。
第三步按 1:1 比例随机分配,随机接受美罗培南 1 g,每 8 小时一次或哌拉西林/他唑巴坦 4.5 g,每 6 小时一次。随机分配后,至少治疗 4 天,第 5 天,根据医疗团队建议选择后续方案 (停药、序贯或继续治疗),最多治疗 14 天。
最后,比较分析两组随机分组后 30 天的全因死亡率。
研究结果:总体而言,两组患者人群基线水平一致,初期分析后显示,哌拉西林/他唑巴坦组随机后 30 天死亡率为 12.3%(23/187),美罗培南组随机后 30 天死亡率为 3.7%(7/191)(风险差为 8.6%,单侧 97.5% 可信区间为-∞~14.5%;非劣效性检验 P=0.90)。哌拉西林/他唑巴坦组和美罗培南组非致命性严重不良事件发生率分别为 2.7% 和 1.6%。该研究得出结论,与美罗培南相比,采用哌拉西林/他唑巴坦对头孢曲松耐药的大肠杆菌或肺炎克雷伯菌血流感染患者进行针对性治疗,在 30 天死亡风险方面不具备非劣效性。
总结
MERINO 研究实现了多中心、随机对照等原则,根据严谨的纳入排除标准选择入组患者,并成功随访完成 378 例患者。
就研究结果而言美罗培南组在随机分组后 30 天全因死亡率为 3.7%,继发多重耐药菌/艰难梭酸杆菌感染率为 4.2%,感染复发率为 2.1%,非致命性严重不良事件发生率为 1.6%,相应的哌拉西林/他唑巴坦组随机分组后 30 天全因死亡率为 12.3%,继发多重耐药菌/艰难梭酸杆菌感染率为 8.0%,感染复发率为 4.8%,非致命性严重不良事件发生率为 2.7%。美罗培南展现了其作为产 ESBLs 细菌所致感染治疗首选的优势。
2014 年《中国产超广谱β-内酰胺酶肠杆菌科细菌感染应对策略专家共识》中同样指出碳青霉烯类抗生素是目前治疗产 ESBLs 肠杆菌科细菌所致各种感染的最为有效和可靠的菌药物,在对于产 ESBLs 肠杆菌科细菌所致各种感染治疗原则中说明应根据感染的严重程度选用抗菌药物:对于重症感染宜选用碳青霉烯类抗生素,轻中度感染可结合当地药敏情况或药敏结果选用头孢哌酮舒巴坦、哌拉西林/他唑巴坦、头霉素类等,疗效不佳时可改为碳青霉烯类抗生素 [5]。
更多重症感染内容,请点击查看 聚焦重症感染专题
参考文献
1. 戎建荣, 王淑峰, 崔巧珍, et al. 严峻的全球性公共卫生问题:致病菌产生超广谱β-内酰胺酶 [J]. 中国药物与临床, 2012(2):141-146.
2. Harris P N A, Tambyah P A, Lye D C, et al. Effect of piperacillin-tazobactam vs meropenem on 30-day mortality for patients with E coli or Klebsiella pneumoniae bloodstream infection and ceftriaxone resistance: a randomized clinical trial[J]. Jama, 2018, 320(10): 984-994.
3. Muhammed M , Flokas M E , Detsis M , et al. Comparison Between Carbapenems and β-Lactam/β-Lactamase Inhibitors in the Treatment for Bloodstream Infections Caused by Extended-Spectrum β-Lactamase-Producing Enterobacteriaceae: A Systematic Review and Meta-Analysis[J]. Open Forum Infectious Diseases, 2017, 4(2).
4. Tamma P D , Rodriguez-Baňo, Jesus. The Use of Noncarbapenem β-Lactams for the Treatment of Extended-Spectrum β-Lactamase Infections[J]. Clinical Infectious Diseases, 2017, 64(7):972-980.
5. 中国产超广谱β-内酰胺酶肠杆菌科细菌感染应对策略专家共识 [J]. 中华医学杂志, 2014, 94(24).
